Поясничный радикулит — эффективные способы лечения
Радикулит, или корешковый синдром, возникает при сдавливании или раздражении спинномозговых корешков.
В результате боль ощущается в районе позвоночника, в области иннервации пораженного нерва и часто отдает в удаленные участки.
Со временем в зоне иннервации нарушается нормальная чувствительность, а ткани начинают атрофироваться, мышцы слабеют.
Патологический процесс может начаться в любом отделе позвоночника, но чаще всего страдает поясничный отдел. Поражение спинномозговых нервов на этом участке называется поясничным радикулитом.
Содержание
Причины развития поясничного радикулита
Наиболее распространенной причиной любой радикулопатии являются дегенеративные, дистрофические изменения позвоночника, при которых деформируются сами позвонки и межпозвонковые диски.
Смещенные позвонки, хрящевая (внутригубчатая) грыжа или грыжа диска (межпозвонковая) давит на корешок нерва, отходящего от спинного мозга.
 К заболеваниям, сопровождающимся такими явлениями, относится остеохондроз — дистрофическое поражение суставных хрящей и костной ткани позвоночника.
К заболеваниям, сопровождающимся такими явлениями, относится остеохондроз — дистрофическое поражение суставных хрящей и костной ткани позвоночника.
К развитию остеохондроза, в свою очередь, приводят многочисленные причины — наследственная предрасположенность, чрезмерная нагрузка на позвоночник (например, связанная с избыточным весом), его искривления, травмы и микротравмы.
В 95% случаев причиной поясничного радикулита становится остеохондроз поясничного отдела и другие патологические процессы, которые могут развиваться как осложнения остеохондроза или как самостоятельные заболевания:
- межпозвонковая грыжа (выпячивание ядра диска через разрыв фиброзного кольца);
- патологическое разрастание костной ткани на краях позвонков (остеофиты);
- сужение (стеноз) позвоночного канала, врожденный или приобретенный вследствие травмы;
- спондилолистез (смещение позвонков).
Также радикулит могут вызывать:
- воспалительные процессы в позвоночном столбе;
- воспалительные процессы, приводящие к спазмированию мышц, соседствующих с нервами
- опухоли, оказывающие давление на спинномозговые корешки;
- сдавливание спинномозговых корешков гематомами, образовавшимися в результате травмы, или спаечной, рубцовой тканью;
- различные инфекции и нейроинфекции (инфекционные поражения нервной системы) — грипп, бруцеллез, туберкулез, сифилис, менингит;
- нарушения обмена веществ, эндокринные расстройства;
- переохлаждение;
- чрезмерная физическая нагрузка, подъем тяжестей;
- стресс.
Механизм развития корешкового синдрома таков: сдавливание нервного корешка вызывает болевые ощущения, на которые мышцы реагируют спазмом. Напряженные мышцы оказывают дополнительное давление на нерв, усугубляя ситуацию.
Вследствие компрессии ухудшается кровоснабжение нерва, он получает недостаточно питательных веществ и кислорода.
В результате нарушается трофика (клеточное питание) нормальная структура и полноценное функционирование самих нервов и иннервируемых ими тканей.
Симптомы и стадии радикулита
 Раздражение спинномозговых нервов вследствие инфекционной интоксикации, воспалительного процесса, переохлаждения, стресса, мышечного спазма обычно вызывают острый неврологический радикулит, для которого характерно кратковременное, до 2 недель, проявление корешкового синдрома. Его еще называют первичным.
Раздражение спинномозговых нервов вследствие инфекционной интоксикации, воспалительного процесса, переохлаждения, стресса, мышечного спазма обычно вызывают острый неврологический радикулит, для которого характерно кратковременное, до 2 недель, проявление корешкового синдрома. Его еще называют первичным.
Заболевания и травмы позвоночника, хронические патологические процессы в организме приводят к развитию вторичного (невротического) радикулита, характеризующегося затяжным течением с тенденцией к прогрессированию.
Острый радикулит проходит в своем развитии 2 стадии, симптомы при этом постепенно нарастают, к уже имеющимся присоединяются новые.
Некоторые специфические симптомы обнаруживает специалист ходе неврологического осмотра пациента и выполнения ряда проб.
1 стадия
Для 1 стадии острого радикулита пояснично-крестцового отдела характерны такие проявления:
- если лежащий на спине пациент пытается поднять ногу с пораженной стороны, боль в пояснице, ягодичной мышце и задней поверхности бедра резко усиливается (синдром Легаса);
- при переходе из лежачего положения в сидячее больной рефлекторно сгибает ногу (синдром Бехтерева);
- резкий наклон головы вперед сопровождается усилением боли в пояснице и бедре (синдром Нерли);
- кашель, чихание, напряжение мышц приводит к усилению поясничной боли (синдром Дежериана);
- на пораженной стороне сглаживается ягодичная складка (синдром Бонне);
- движения пациента скованны, он принимает вынужденную позу, чтоб уменьшить боль.
2 стадия
Во 2 стадии ограничение подвижности нарастает, а болевые синдромы становятся более разнообразными и охватывают большую область:
- при резком наклоне головы боль усиливается в спине и ноге, от бедра до стопы;
- отведение в сторону разогнутой ноги сопровождается резкой продольной болью в задней части бедра;
- при попытке сесть из положения лежа на спине, не сгибая ног, возникает резкая боль;
- надавливание на срединную линию живота ниже пупка вызывает боль;
- попытка прижать выпрямленную ногу к жесткой поверхности сопровождается болью в области седалищного нерва.
Стадии обострения и прогрессирования
Аналогичные болевые синдромы характерны и для хронического радикулита, в фазе обострения боли ярко выражены, в стадии ремиссии могут не ощущаться.
По мере прогрессирования заболевания к болевому синдрому присоединяются симптомы нарушения чувствительности и мышечной атрофии:
- по ходу ущемленного нерва снижается тактильная и болевая чувствительность и изменяется температурная. Возникает ощущение ползающих по коже мурашек, онемения,
- покалывания, холода или жжения;
- атрофия иннервируемых тканей проявляется мышечной слабостью, движения больного становятся неуверенными, походка — шаткой.
 Характер боли при поясничном радикулите зависит от фазы заболевания (обострение или ремиссия) и пораженного сегмента.
Характер боли при поясничном радикулите зависит от фазы заболевания (обострение или ремиссия) и пораженного сегмента.
Чем больше нервных корешков одновременно ущемлено, тем разнообразнее симптомы и обширнее область поражения.
При ишиасе (воспалении седалищного нерва) боль напоминает удар током и распространяется от ягодиц по ноге до стопы, не затрагивая верхнюю часть поясницы.
При люмбоишиалгии, когда поражен крестцово-поясничный отдел, боль сосредоточена в пояснице и отдает в ногу, носит жгучий и ноющий характер.
Еще одно проявление поясничного радикулита — люмбаго, прострел в пояснице. Снижение чувствительности также охватывает область поясницы, ягодиц и нижние конечности.
Обычно для поясничного радикулита характерна односторонняя локализация, но при люмбоишиалгии возможно поражение обеих ног.
Острый радикулит и хронический в фазе обострения может сопровождаться повышенной потливостью, отечностью тканей и бледностью кожи в зоне поражения, иногда — повышением температуры на фоне воспалительного процесса.Лечение пояснично-крестцового радикулита
Радикулит требует комплексной терапии, при хронической форме необходимо регулярно проходить курсы лечения.
В стадии обострения в основном применяется медикаментозная терапия, в стадии ремиссии большая роль отводится немедикаментозной.
Медикаментозное лечение
Медикаментозное лечение поясничного радикулита является симптоматическим, оно может комбинироваться с этиотропным, направленным на лечение основного заболевания.
Так, если радикулит спровоцирован инфекцией, показана противовирусная или антибактериальная терапия.
При дистрофических изменениях позвоночника некоторые специалисты рекомендуют биогенные стимуляторы для улучшения обменных процессов в межпозвонковых дисках.
 Выделяют такие виды медикаментозного лечения пояснично-крестцового радикулита:
Выделяют такие виды медикаментозного лечения пояснично-крестцового радикулита:
- местное — применение мазей и гелей согревающего и раздражающего характера, а также НПВП (нестероидных противовоспалительных препаратов) с противоотечным и обезболивающим эффектом;
- системное — таблетки, инъекции.
Лечение проводится в таких направлениях:
- снятие воспаления, уменьшение боли — НПВП, анальгетики, обезболивающие;
- уменьшение мышечного тонуса — миорелаксанты;
- улучшение трофики тканей, питания нервных корешков — витаминные комплексы, биостимуляторы;
- восстановление суставных тканей позвоночника — хондропротекторы.
При интенсивном болевом синдроме назначают инъекции анестетиков, при нарушениях сна, нервных расстройствах — антидепрессанты, снотворные, седативные, при выраженной отечности проводится дегидратационная терапия (мочегонные препараты в сочетании с диетой).
Немедикаментозное лечение
Основными видами консервативного немедикаментозного лечения радикулита являются:
- в начальной стадии заболевания, при сильных болях и выраженном воспалении — воздействие на воспаленные участки сухим теплом или холодом;
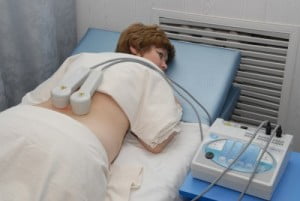
- физиотерапия — ультразвук, магнитотерапия, лазерная терапия, фонирование аппаратами Витафон. Особое место занимает электрофорез, позволяющий сочетать медикаментозное и немедикаментозное лечение. В ходе этой физиотерапевтической процедуры непосредственно в пораженные ткани водятся анальгетики, анестетики, витамины;
- лечебная гимнастика — главная роль отводится укрепляющим и растягивающим упражнениям, они могут дополниться аэробными для стимуляции кровообращения и обмена веществ;
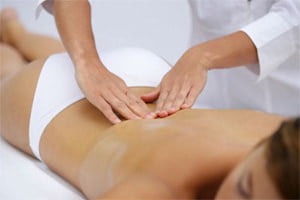
- различные виды массажа пояснично-крестцового отдела спины, тазовой области и нижних конечностей — ручной, аппаратный, классический, точечный и другие;
- санаторно-курортное лечение — бальнеотерапия, грязелечение;
- альтернативные методы лечения — мануальная терапия (вытяжение позвоночника), иглоукалывание, гирудотерапия (лечение пиявками), апитерапия (лечение укусами пчел).
 Если болевой синдром не удается снять или облегчить консервативными методами, прибегают к хирургическому вмешательству:
Если болевой синдром не удается снять или облегчить консервативными методами, прибегают к хирургическому вмешательству:
- при межпозвонковой грыже показана микродискэктомия — удаление части выпяченного диска;
- при стенозе позвоночного канала — ламинэктомия — частичное удаление костной ткани позвонка и, при необходимости, диска.
Предлагаем вашему вниманию видео массажа при радикулите поясничного отдела.
Профилактика
Основная мера профилактики поясничного радикулита — защита позвоночника от перегрузок и травм. Для этого следует:
- регулярно выполнять физические упражнения, направленные на укрепление мышечного корсета и повышение гибкости позвоночника;
- избегать резких, особенно скручивающих движений, подъема тяжестей;
- равномерно распределять нагрузку на позвоночник;
- сидячую работу обязательно чередовать с двигательной активностью;
- контролировать вес, рационально питаться;
- использовать ортопедические матрасы.
Также следует избегать стрессов, переохлаждений, физического и нервного перенапряжения, осуществлять профилактику и своевременное адекватное лечение инфекционных заболеваний. При первых симптомах проблем с позвоночником обращаться к неврологу и выполнять все его предписания.
Заключение
 Нижний сегмент позвоночника подвергается наибольшей нагрузке в сравнении с другими отделами, а нервные корешки располагаются здесь особенно густо.
Нижний сегмент позвоночника подвергается наибольшей нагрузке в сравнении с другими отделами, а нервные корешки располагаются здесь особенно густо.
Поэтому очень многим приходится сталкиваться с поясничным радикулитом, после 30 лет вероятность его развития возрастает.
Дозирование физической нагрузки, полноценное рациональное питание, соблюдение режима труда снижает риск поражения спинномозговых корешков.
Но если избежать развития заболевания не удалось, понадобится продолжительное комплексное лечение.
Запущенные формы радикулита сопровождаются значительным ограничением двигательной активности, вплоть до утраты трудоспособности.
